緑内障とは、何らかの原因で視神経が障害され視野が狭くなる病気です。日本人の40歳以上の20人に1人、60歳以上の10人に1人の割合で緑内障の人がいると推測されています。
緑内障と診断されると視野がどんどん欠けて失明してしまうと思っている方も多いと思いますが、緑内障にも種類がたくさんあり、最近メディアなどで取り上げられることも多い正常眼圧緑内障などは、眼科でしっかりと治療に取り組めば視野欠損の進行を点眼薬だけで充分に抑えることも可能です。中には緊急性が高く、放置するとすぐに視力を失ってしまうものもあります。

原 因
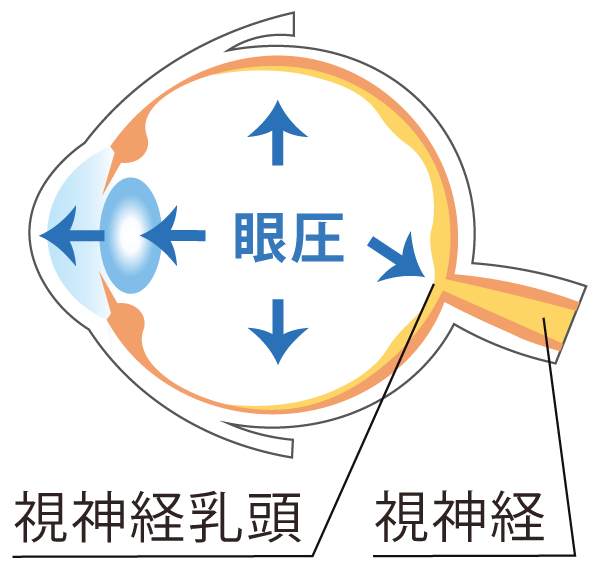
緑内障は、視神経が損傷し視野に欠損が生じた状態です。視神経損傷の原因は、眼圧が通常よりも上昇することにより視神経乳頭が陥没し、それにより視神経へ血液が届かなるため、神経細胞が死滅することによって起こります。しかし、正常な眼圧であっても視野に欠損がみられる場合があり、これは正常眼圧緑内障といい、この場合も視神経乳頭に陥没がみられます。
症 状
暗点の出現、視野が狭くなるなどの症状が一般的です。初期は自覚症状がほとんどなく、知らないうちに病気が進行していることが多くあります。視神経の障害はゆっくりと起こり、視野も少しずつ狭くなっていくため、目に異常を感じることはありません。急性の緑内障では急激に眼圧が上昇し、目の痛みや頭痛、吐き気などを伴うこともあります。

種 類
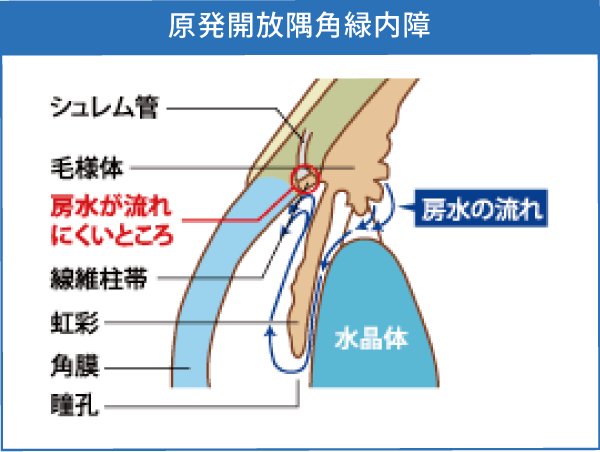
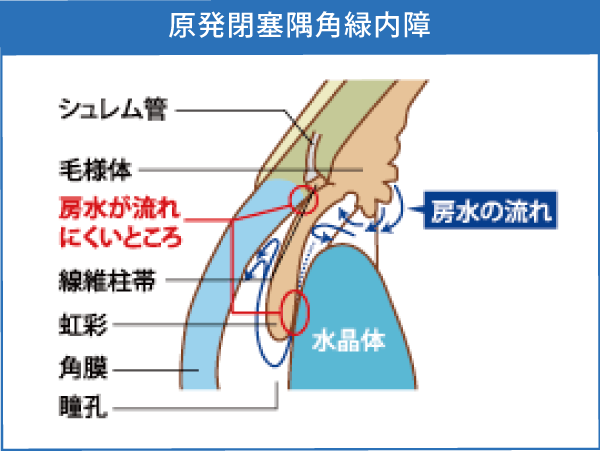
大きく分けると、開放隅角緑内障と閉塞隅角緑内障の二つに分かれます。隅角は、房水が眼球の外に排出される出口で、開放隅角型は、出口が開いているが目詰まりしている状態で、閉塞隅角型は、出口が物理的に閉じている状態です。
眼圧が正常範囲にも関わらず緑内障になる人がいます。これを正常眼圧緑内障と呼び、開放隅角緑内障に分類されます。緑内障の約6割が正常眼圧緑内障で、さらに欧米と比べて日本人に多いことがわかっています。
房水の出口である線維柱帯が徐々に目づまりし、眼圧が上昇します。ゆっくりと病気が進行していく慢性の病気です。
隅角が狭くなり、ふさがって房水の流れが妨げられ(線維柱帯がふさがれて)眼圧が上昇します。慢性型と急性型があります。
生まれつ隅角が未発達で、眼圧が上昇しておこる緑内障です。
糖尿病や他の目の疾患、ステロイドホルモン剤などの薬剤による眼圧上昇によっておこる緑内障です。
検査について
主に視野検査、眼圧検査、眼底検査から診断します。特殊なコンタクトレンズを目に当て、隅角を観察する隅角検査と呼ばれる検査もあります。また、緑内障は診断に限らず、治療経過を判断するためにも定期的な検査が必要となります。
おもな治療方法
点眼による治療
ほとんどの場合、まず点眼薬で眼圧を下げる治療を行います。現在ではさまざまな種類の点眼薬がありますので、緑内障の種類や病状に合わせて処方します。
レーザーによる治療
レーザー治療には、隅角線維柱帯の働きを活発化させて房水の排出を促進するものと、房水の眼内での流路を変えるものがあります。
閉塞隅角緑内障の方に対し、緑内障発作予防目的で行います。閉塞隅角の場合、白内障が進行してるならば、白内障手術を行います。それほど、進行してないならば、虹彩の端に小さな孔をレーザー光線で開けることにより、発作を予防することができます。レーザー治療は、10分ほどで終了し、直接メスで切開しませんので、術後の洗眼洗髪等に制約はありません。
開放隅角緑内障の方に対して行います。隅角を眼内から房水が出て行くフィルターと考えていただくと、緑内障眼では、そのふるいが目詰まりしてます。隅角に、レーザー光線を照射することにより、ふるいを振動させて詰まっている物質を吹き飛ばし、その結果、眼圧を下げる効果があります。このレーザー治療も、外来で10分ほどで終了し、強い痛みも生じません。
外科手術
点眼治療、レーザー治療による改善が難しい場合は手術が選択されます。緑内障専門の施設をご紹介いたします。
定期適な検査と継続的な治療が重要
緑内障を患っている人は全国で約200万人と推定されています。しかし、その内の80%の人が自覚症状がなく緑内障に気づいていない潜在患者であるといわれています。緑内障は、日本だけでなく欧米でも成人失明原因の上位に位置します。悪化する前にできるだけ早期に発見し、治療を開始することが大切です。40歳を過ぎたら年に1回は目の検査を受けることをおすすめします。
また、初期の段階で点眼治療などにより進行を抑え、継続的に眼科へ通院して根気よく治療することが大切です。